Les inégalités d’espérance de vie en bonne santé en Suisse depuis 1990
Remund A. & Cullati, S. (2022). Les inégalités d’espérance de vie en bonne santé en Suisse depuis 1990. Social Change in Switzerland, N°31. doi: 10.22019/SC-2022-00005
© the authors 2022. This work is licensed under a Creative Commons Attribution 4.0 International License (CC BY 4.0) 
Résumé
La plupart des pays à haut revenu comme la Suisse connaissent un accroissement de l’espérance de vie, mais ce gain est-il le même pour tous ? Et est-il synonyme d’une vie plus longue en bonne santé pour tous ? Utilisant les données de la Cohorte Nationale Suisse et de l’Enquête suisse sur la santé, cette étude montre que les femmes et les hommes ont gagné respectivement 3 ans et 5 ans de vie totale et environ autant en bonne santé sur la période 1990 à 2014. Cependant, le gain d’espérance de vie en bonne santé n’est pas le même selon le niveau d’éducation, stagnant chez les personnes avec un niveau de formation bas (scolarité obligatoire) et augmentant plus vite que l’espérance de vie totale chez celles avec une formation universitaire. Ces résultats montrent que les progrès de santé sont inéquitablement répartis en Suisse.
Copyright
© the authors 2022. This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivs 3.0 Unported License (CC BY-NC-ND 3.0) 
Introduction
L’espérance de vie est le fruit de la biologie humaine, des conditions de vie, des comportements des individus et du système de santé du pays où vivent les individus. Dans la plupart des pays à revenu élevé, l’espérance de vie à la naissance n’a cessé d’augmenter au cours des 150 dernières années, d’abord en raison de la réduction de la mortalité infantile et juvénile, puis grâce aux gains de survie à des âges plus avancés. Dès la fin des années 1970, cet allongement de la survie des personnes âgées a soulevé la question de la qualité de ces années supplémentaires de vie; seraient-elles vécues en bonne santé ou, au contraire, s’agirait-il d’années de vie en plus en mauvaise santé ?
L’espérance de vie mesure le nombre d’années qu’un nouveau-né est susceptible de vivre en moyenne si les conditions de mortalité enregistrées sur une année restent constantes au cours de sa vie. Il s’agit donc davantage d’une mesure du niveau de mortalité actuel que d’un outil prédictif. Elle se calcule sur la base des taux de mortalité par âge mesurés sur l’année, auxquels on peut combiner une mesure de prévalence de bonne santé pour obtenir une espérance de vie en bonne santé.
Dans un contexte de grande longévité, trois hypothèses ont été formulées quant à l’évolution de l’espérance de vie en bonne santé (voir figure 1). Premièrement, l’augmentation de l’espérance de vie finirait par atteindre un seuil maximal, mais l’entrée dans la maladie pourrait, elle, être retardée, ce qui réduirait les années vécues en mauvaise santé (Fries, 1980). En d’autres termes, l’espérance de vie ne pourra pas augmenter indéfiniment, mais les sociétés et leurs systèmes de santé seront capables d’augmenter l’espérance de vie en bonne santé jusqu’à son maximum. Cette hypothèse, appelée “compression de la morbidité”, a été étayée par des études documentant une diminution de l’invalidité chez les personnes âgées dans des pays comme le Danemark, la Finlande, l’Italie, les Pays-Bas et les États-Unis (Lafortune, 2007), et plus récemment l’Angleterre, la Grèce, la Corée, la Pologne et la Suède (Lee et al., 2020). Ces mêmes études montrent toutefois que le phénomène n’est pas universel puisqu’il ne s’observe notamment pas en Belgique, République Tchèque et Mexique.
Deuxièmement, l’hypothèse inverse, appelée “expansion de la morbidité”, avance que les sociétés et leurs systèmes de santé ne pourraient éviter de “payer le prix” du succès de l’augmentation de l’espérance de vie, à savoir le prolongement de la vie des personnes en mauvaise santé (Gruenberg, 1977). Des études ont soutenu cette hypothèse aux États-Unis, en observant une stagnation de l’âge au début de la détérioration de la santé et une augmentation des maladies et des pertes de mobilité fonctionnelle (Crimmins & Beltrán-Sánchez, 2010). Au-delà du cas particulier des États-Unis et de sa société très inégalitaire, cette deuxième hypothèse a été confirmée à l’échelle internationale : dans la plupart des pays, entre 1990 et 2010, les gains en espérance de vie se sont accompagnés d’une augmentation des années de vie en mauvaise santé (Salomon et al., 2012). Cependant, selon cette étude, environ 85% des années supplémentaires vécues le sont en bonne santé et seuls 15% en mauvaise santé. L’amélioration de la santé serait donc proche de suivre le rythme de l’augmentation de l’espérance de vie totale. L’expansion de la morbidité peut s’expliquer par les progrès de la médecine, qui arrive à mieux traiter et à prendre en charge de façon efficace toujours plus de maladies, ainsi que par le développement de la prévention primaire et secondaire (par ex., vaccinations, dépistages de certains cancers), qui réduit la mortalité liée aux maladies chroniques, mais dans certains cas contribue à en augmenter l’incidence, donc potentiellement le temps de vie en mauvaise santé.
Troisièmement, d’autres auteurs ont formulé l’hypothèse que les gains en espérance de vie sont inséparables de ceux de la santé (Manton, 1982). Les progrès qui font baisser le risque de décès maintiennent également les maladies à des stades moins sévères, conduisant ainsi à un “équilibre dynamique”. Manton pense notamment aux progrès en matière de comportement de santé (p.ex. réduction du nombre de fumeurs) et à l’augmentation du temps des loisirs qui ont pu contribuer à la réduction de la mortalité liée aux maladies cardiovasculaires. En conséquence, l’espérance de vie et l’espérance de vie en bonne santé suivraient des évolutions parallèles. La démonstration empirique de cette hypothèse est délicate car elle repose sur la définition d’une marge, forcément arbitraire, à l’intérieure de laquelle l’évolution des années vécues en mauvaise santé serait décrétée stable. D’aucuns ont toutefois vu un soutien empirique dans le fait que l’expansion des maladies chroniques ne se traduit pas par une augmentation de la prévalence du handicap (Hossin et al., 2017).
Figure 1 : Trois hypothèses sur l’évolution de l’espérance de vie en bonne santé
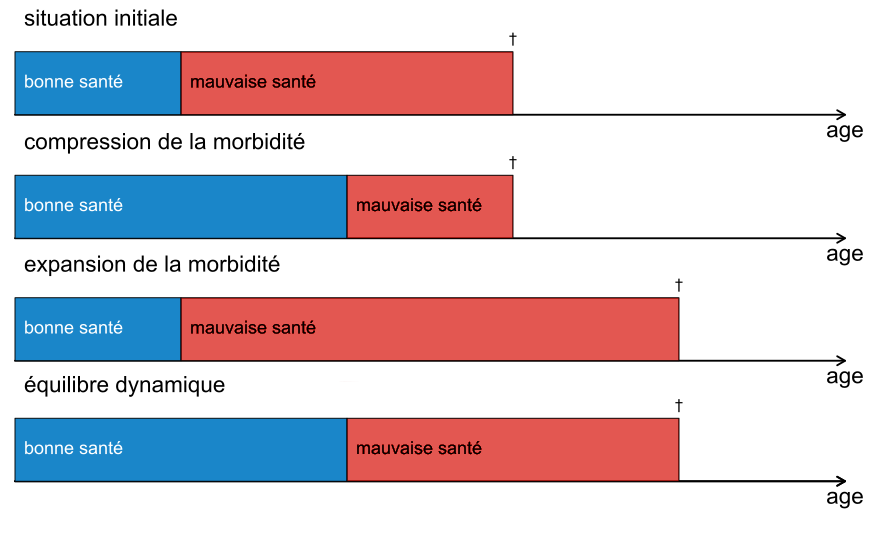
Si ces trois hypothèses ont été abondamment testées au niveau national et international, leur application dans des sous-groupes économiques de la population générale a reçu peu d’attention. En effet, le désavantage des classes sociales défavorisées en termes d’espérance de vie totale et en bonne santé est établi, mais la dynamique de ces inégalités combinées de mortalité et de santé reste méconnue.
La Suisse est un cas idéal pour l’étude de ces processus car elle a connu des gains très rapides d’espérance de vie au cours des dernières décennies au point de détenir actuellement le record du monde pour les hommes. Elle peut servir d’exemple dans la façon dont les niveaux de morbidité évoluent à mesure que l’espérance de vie progresse. De plus, le niveau de vie est parmi le plus élevé du monde. Son système de santé est universel avec une couverture universelle de l’assurance-maladie ; chaque résident suisse doit être assuré auprès d’une caisse d’assurance-maladie, et la couverture de soin est la même quel que soit le lieu de résidence ou quelle que soit la caisse d’assurance-maladie. Son système de santé est efficace pour traiter les maladies aiguës, mais est peu performant dans le domaine de la prévention (De Pietro et al., 2015). Cas très particulier, le système suisse exige des ménages une contribution financière très élevée aux coûts de la santé, ce qui représente une source potentielle d’inégalités sociales vis-à-vis de la santé. La question se pose donc si un système de soins de santé très performant dans la médecine aiguë, mais peu performant dans la prévention et l’accès aux soins primaires (à cause des contributions financières élevées) peut maintenir des gains rapides de longévité sans laisser de côté la part la moins privilégiée de la population.
Données
Les statistiques de mortalité ont été calculées à partir de la Cohorte Nationale Suisse, une étude longitudinale de l’ensemble de la population résidente de la Suisse (Bopp et al., 2009). Les individus ont été classés en trois niveaux d’éducation: obligatoire (scolarité primaire et secondaire inférieur), secondaire supérieure (par ex. CFC d’apprentissage ou maturité) et tertiaire (par ex., université ou haute école). Les taux de mortalité par âge, sexe et niveaux d’éducation ont été extraits de la base individuelle pour chaque période de cinq ans. À partir de ces taux de décès, nous avons calculé des tables de mortalité et des espérances de vie conditionnelles à la survie jusqu’à 30 ans : l’âge auquel le niveau d’éducation n’a que peu de chances d’évoluer. Au total, nous avons observé 11,7 millions d’individus sur 113 millions personnes-années et 1,47 million de décès ont été enregistrés (voir tableau A.1 en annexe).
Les statistiques de santé ont été calculées à partir de l’Enquête suisse sur la santé (ESS) de l’Office fédéral de la statistique, une enquête transversale menée tous les 5 ans depuis 1992 sur un échantillon de la population suisse. L’échantillonnage est conçu pour être représentatif de tous les résidents de Suisse âgés de 15 ans et plus sur l’année de l’enquête. Dans notre étude, nous avons inclus 71’951 personnes âgées de 30 ans ou plus ayant participé à l’une des cinq vagues disponibles (1992-2012).
Nous avons défini l’espérance de vie en bonne santé en utilisant l’état de santé auto-évalué mesuré avec une question du type: “Vous diriez que votre état de santé est…?” et des réponses du type « excellent, très bon, bon, moyen, mauvais ». Cette question possède des niveaux satisfaisants de fidélité (Cox et al.,, 2009) et validité (DeSalvo et al., 2006). La formulation de la question et les éléments de réponse ne sont pas identiques dans chaque langue et vague de l’enquête ESS, mais nous avons utilisé un codage, consistant à opposer les trois meilleurs niveaux aux deux pires, qui maximise l’équivalence de mesure dans le temps et dans la langue de l’enquête (Cullati et al., 2020). L’espérance de vie en bonne santé par sexe, par niveau d’éducation et par période de 5 ans a été calculé selon la méthode de Sullivan (Sullivan, 1971). Cette mesure très répandue pondère les années-personnes vécues d’une table de mortalité par la prévalence de la bonne santé (pour plus de détails, voir Remund et al., 2019). Il convient de relever que l’espérance de vie en bonne santé peut se définir avec d’autres indicateurs de santé, comme l’incapacité fonctionnelle. Cette variabilité limite les possibilités de comparaison des résultats entre les études.
Résultats
A l’âge de 30 ans en 2010-2014, les personnes vivant en Suisse pouvaient espérer atteindre en moyenne l’âge de 81,5 ans pour un homme et de 85,7 ans pour une femme (voir figure 2). Parallèlement, un trentenaire pouvait espérer vivre en bonne santé jusqu’à l’âge de 78,8 ans pour les hommes et 82,8 ans pour les femmes (voir figure 3). Les hommes sont donc désavantagés en termes absolus par rapport aux femmes, mais en termes relatifs, les deux sexes passent environ 95 % de leur vie en bonne santé, ce qui est remarquable.
Figure 2 : Espérance de vie par niveau d’éducation en Suisse à l’âge de 30 ans
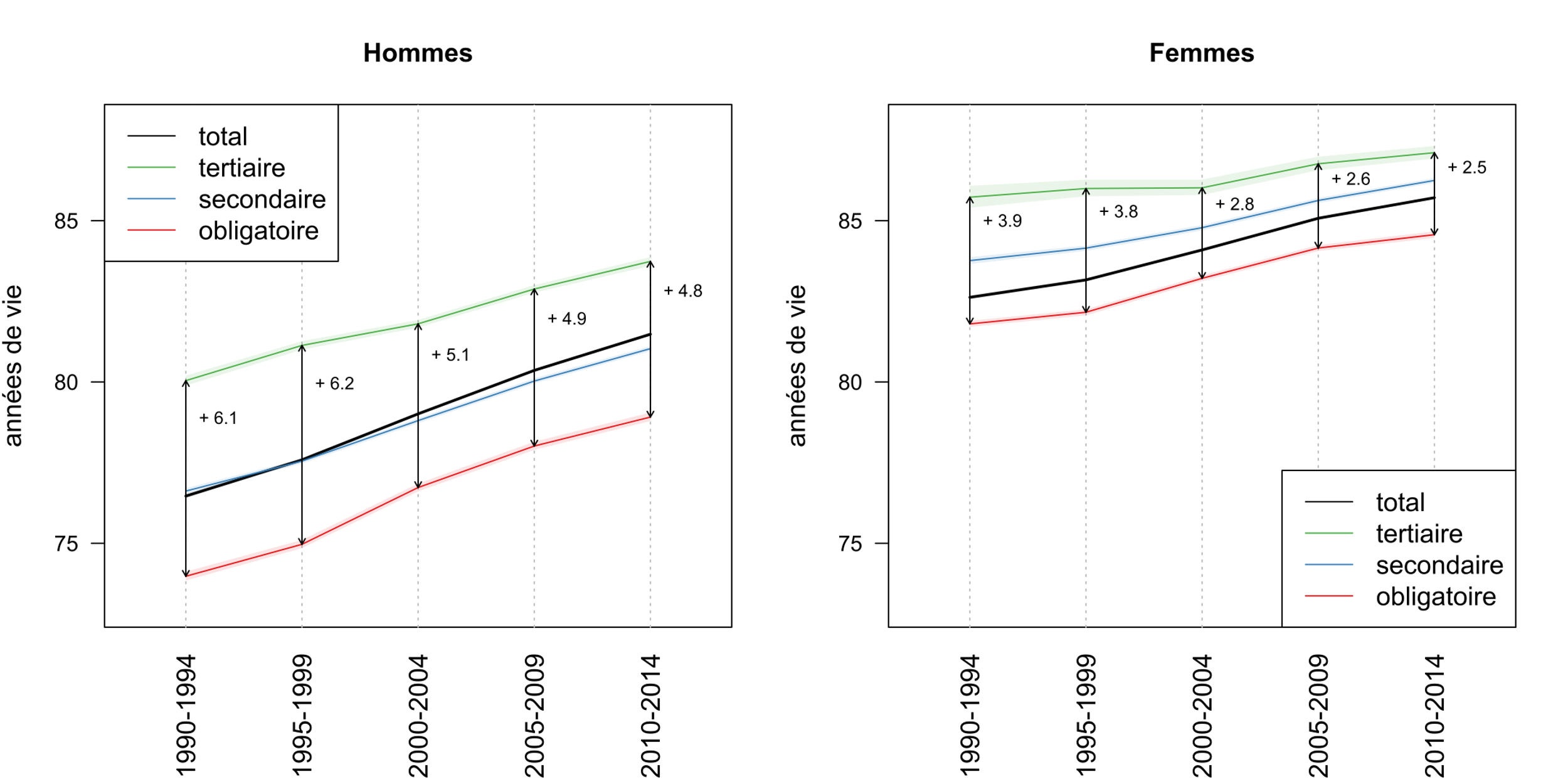
Figure 3 : Espérance de vie en bonne santé par niveau d’éducation en Suisse à l’âge de 30 ans
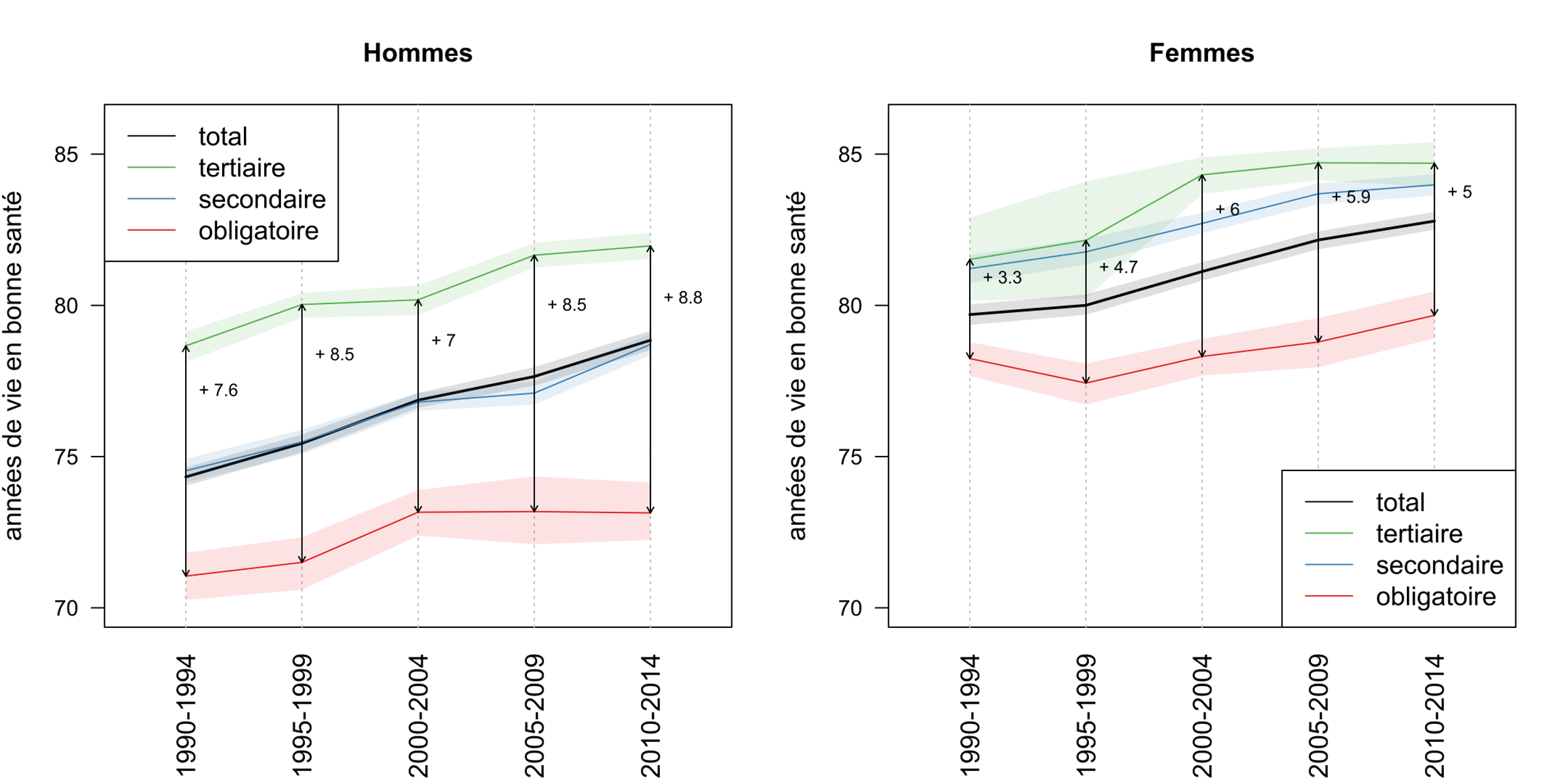
Figure 4 : Espérance de vie en mauvaise santé par niveau d’éducation en Suisse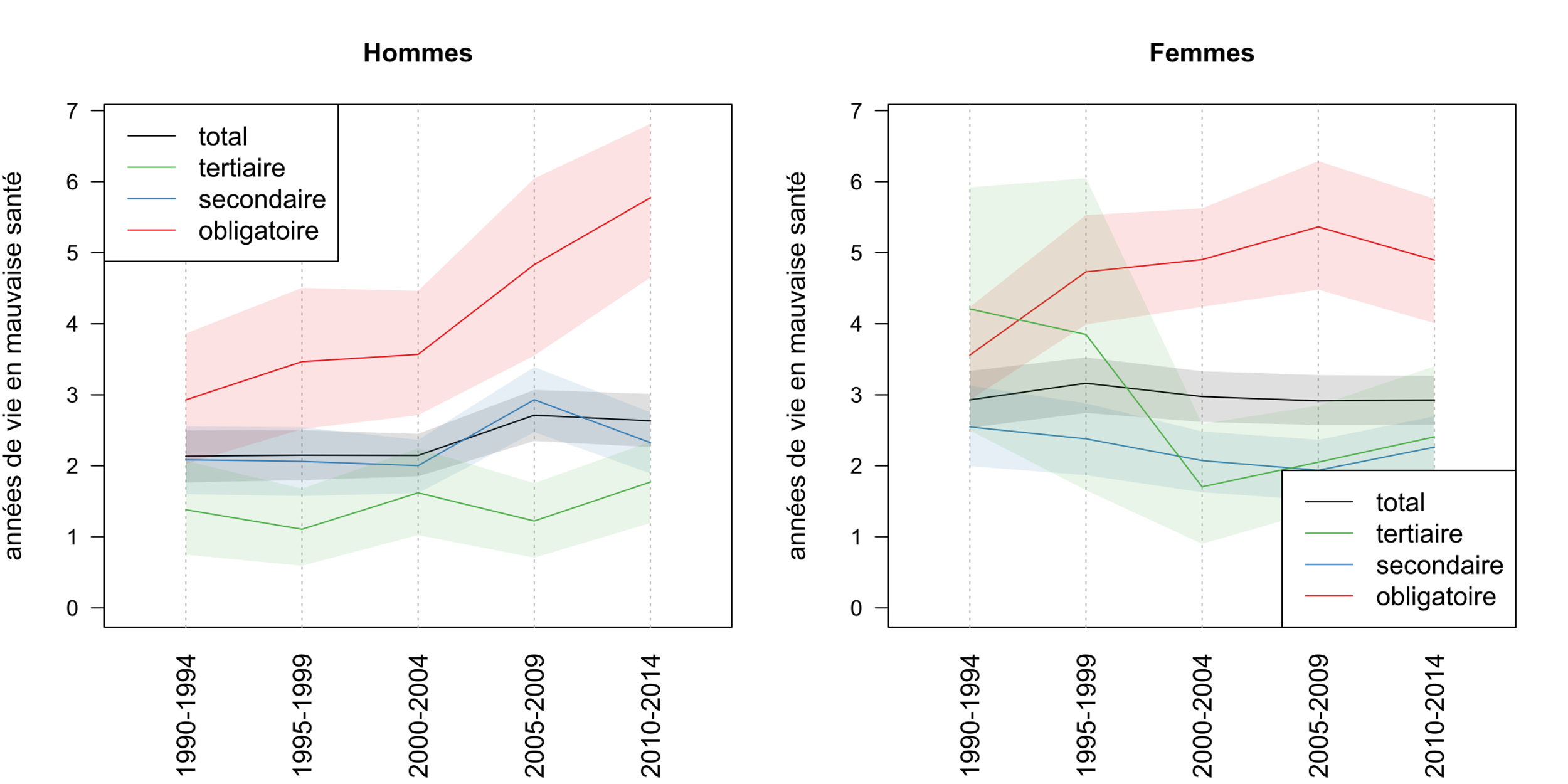
L’espérance de vie et l’espérance de vie en bonne santé ont subi des changements importants au cours des 25 années d’observation. Côté espérance de vie, l’espérance de vie a plus augmenté chez les hommes que chez les femmes (respectivement de 5,0 ans et 3,1 ans). Côté espérance de vie en bonne santé, la tendance est similaire: l’augmentation était plus grande chez les hommes que chez les femmes (de 4,5 ans et 3,1 ans, respectivement).
Les tendances parallèles de l’espérance de vie et l’espérance de vie en bonne santé conduisent à un nombre d’années en mauvaise santé remarquablement stable au cours des 25 années d’observation, oscillant autour de 2 ans pour les hommes et de 3 ans pour les femmes (voir figure 4). La seule exception est le début des années 2000 pour les hommes, qui a vu une expansion de la morbidité de six mois.
Quant à l’écart d’espérance de vie par niveau d’éducation (voir figure 2), il a diminué de façon frappante. Au début des années 1990, l’écart entre les diplômés de l’enseignement obligatoire et les diplômés de l’enseignement supérieur était d’environ 6 ans pour les hommes et de 4 ans pour les femmes. Deux décennies plus tard, ils se sont réduits à moins de 5 ans et 2,5 ans respectivement. Cette convergence s’est opérée progressivement sur l’ensemble de la période, mais a été particulièrement rapide entre la fin des années 1990 et le début des années 2000 en raison d’une décélération temporaire de l’amélioration chez les diplômés de l’enseignement supérieur. En d’autres termes, les inégalités de mortalité en fonction du niveau d’éducation ont diminué en Suisse sur la période 1990-2014.
En ce qui concerne l’espérance de vie en bonne santé, on constate une tendance contraire : l’écart entre les niveaux d’éducation a augmenté entre 1990 et 2014. L’écart entre les personnes avec un niveau obligatoire et celles avec un niveau supérieur est passé de 7,6 à 8,8 ans chez les hommes, et de 3,3 à 5,0 ans chez les femmes. Pour les hommes ayant un niveau d’éducation obligatoire, l’espérance de vie en bonne santé n’a pas augmenté depuis 2000 et donc toutes les années de vie gagnées sont de mauvaise qualité.
La combinaison de ces deux évolutions, convergence de l’espérance de vie et divergence de l’espérance de vie en bonne santé, implique fatalement que le nombre d’années vécues en mauvaise santé a connu une progression très différente par niveau d’éducation. Il a en effet nettement augmenté pour les personnes ayant une scolarité obligatoire, d’abord chez les femmes dans les années 1990, puis chez les hommes après 2000. Entre 1990 et 2014, le gradient éducatif sur le nombre d’années en mauvaise santé est passé de non significatif à une dichotomie entre les personnes ayant suivi l’enseignement obligatoire d’une part, et les personnes ayant suivi des études post-obligatoires d’autre part.
Conclusion
Une précédente étude portant sur la Suisse alémanique avait mis en évidence que l’espérance de vie variait considérablement en fonction du niveau d’éducation (Spoerri et al., 2006), toutefois cette étude ne s’intéressait aux tendances historiques et n’examinait pas l’espérance de vie en bonne santé. Nos résultats montrent qu’au cours des 25 dernières années, la Suisse a enregistré des gains importants en espérance de vie, au point d’être dans le trio des pays en tête du classement mondial. La bonne nouvelle est que ce gain en espérance de vie a également été accompagné par une augmentation de l’espérance de vie en bonne santé. On peut donc en conclure que l’évolution de la mortalité et la morbidité globale en Suisse correspond à l’hypothèse d’un “équilibre dynamique” dans la population générale (Manton, 1982), à savoir une croissance parallèle et relativement linéaire pour ces deux indicateurs de santé.
Cette dynamique est cependant différente au sein des différentes couches sociales. En raison d’un accroissement des inégalités sociales concernant l’espérance de vie en bonne santé et une réduction des inégalités sociales pour l’espérance de vie, les personnes ayant un niveau d’éducation faible et élevé ont connu respectivement une expansion et une compression de la morbidité. Chaque pays peut ainsi connaître simultanément une compression et une expansion de la morbidité au sein des différentes strates sociales. Un phénomène similaire a d’ailleurs été mis en évidence en Autriche entre 1981 et 2006 (Klotz, 2010), ce qui suggère que nos résultats pourraient refléter un phénomène plus général dans d’autres pays à revenu élevé.
Un aspect clé de ce processus est que les personnes ayant le niveau d’éducation le plus bas ont connu une expansion de la morbidité, tandis que les personnes ayant fait des études au niveau du secondaire supérieur affichent soit une stabilité (hommes) ou un écart décroissant (pour les femmes) avec leurs homologues diplômés de l’enseignement tertiaire (graphique 3). Ce que montrent nos résultats est donc essentiellement un processus de marginalisation des personnes les moins instruites. Cette interprétation est étayée par le fait qu’à l’échelle internationale et en Suisse, parmi les cohortes de naissance les plus jeunes, la différence de proportion de gens en bonne santé s’accentue entre niveaux d’éducation avec le temps (Volken et al., 2017). En raison des inégalités croissantes dans l’espérance de vie en bonne santé, le repoussement de l’âge de la retraite pour toutes les catégories professionnelles toucherait de manière plus marquée les personnes les plus vulnérables dont les années en bonne santé sont limitées.
Ce processus est probablement renforcé par le fait que le groupe des personnes avec un niveau d’éducation bas représente une part décroissante de la population totale. Suite à la démocratisation de l’enseignement supérieur, ce groupe s’est réduit et se concentre sur des individus plus vulnérables dans d’autres dimensions de leur parcours de vie comme le marché du travail. Entre les années 1990 et 2010, l’écart du chômage a augmenté entre les personnes ayant suivi l’enseignement obligatoire et les personnes ayant suivi des études secondaires ou supérieures (OFS, 2018), les premières subissant des taux beaucoup plus élevés. Ces évolutions du marché du travail s’expriment par une détérioration de l’état de santé des personnes en âge de travailler. En effet, la décomposition de nos résultats par catégorie d’âge montre que la quasi-totalité de l’augmentation de l’espérance de vie en mauvaise santé parmi les personnes à faible niveau d’instruction provenait de personnes âgées de 40 à 60 ans (Remund et al., 2019).
Reste un mystère. Pourquoi cette détérioration de l’état de santé des personnes les plus défavorisées ne se retrouve-t-elle pas dans la mortalité ? Le gradient social de mortalité et de santé est généralement supposé être porté par les mêmes facteurs (Link & Phelan, 1995). On s’attendrait donc à ce que tout changement dans l’un de ces facteurs, comme le taux de chômage, ait un impact sur l’espérance de vie et l’espérance de vie en bonne santé.
Une explication possible de ces tendances opposées peut éventuellement se trouver dans le système de santé suisse. D’une part, son accès universel et décentralisé aux soins de santé, sa large gamme de traitements curatifs et de réadaptation, et le niveau élevé des dépenses de santé par rapport au produit intérieur brut favorisent une médecine curative performante pour tous (De Pietro et al., 2015). Ces qualités permettent entre autres le haut niveau général d’espérance de vie ainsi que la convergence du risque de mortalité par niveaux d’éducation.
En revanche, les paiements directs pour la santé et les besoins de soins de santé non satisfaits pour des raisons financières sont parmi les plus élevés des pays de l’OCDE (De Pietro et al., 2015). Ces coûts directs forcent les personnes ayant une scolarité obligatoire à renoncer à des rendez-vous médicaux (et donc à des dépistages et des traitements préventifs) pour des raisons financières deux fois plus que les personnes ayant suivi des études secondaires et tertiaires, et cet écart tend à se creuser (OFS, 2017). Le renoncement à un rendez-vous médical est passé de 22% à 34% chez les personnes gagnant moins de 3000 francs par mois entre 2007 et 2010 (Guessous et al., 2012). Il a également été montré que les personnes ayant une scolarité obligatoire sont significativement moins susceptibles de dépister les cancers de la peau, du col de l’utérus et de la prostate (Burton-Jeangros et al., 2017 ; Guessous et al., 2016; Dumont et al., 2019). Notre système de santé offre une espérance de vie élevée à l’ensemble des citoyens, mais démontre des lacunes dans la démocratisation de gains pour tous en termes d’espérance de vie en bonne santé.
Annexe
Tableau A.1 : Description des bases de données
| Cohorte nationale suisse (SNC) | ||||||
| 1990-94 | 1995-99 | 2000-04 | 2005-09 | 2010-14 | ||
| Personnes-années (mio) | 17.2 | 22.1 | 23.5 | 24.2 | 26.4 | |
| Âge (moyenne) | 52.8 | 53.1 | 53.4 | 54.4 | 54.6 | |
| Sexe (%) | ||||||
| Hommes | 47.9 | 48.1 | 48 | 48 | 48.5 | |
| Femmes | 52.1 | 51.9 | 52.1 | 52 | 51.5 | |
| Éducation (%) | ||||||
| Obligatoire | 31 | 27.6 | 24.4 | 22.3 | 19.4 | |
| Secondaire supérieure | 49.5 | 51.7 | 52.1 | 53.5 | 46.6 | |
| Tertiaire | 18.5 | 20 | 21.9 | 22.1 | 18.2 | |
| Inconnu | 1 | 0.8 | 1.7 | 2.1 | 15.9 | |
| Enquête suisse sur la santé (ESS) | ||||||
| 1992 | 1997 | 2002 | 2007 | 2012 | ||
| Taille de l’échantillon | 11,676 | 10,333 | 16,835 | 15,811 | 17,296 | |
| Taux de participation à l’enquête (%) | 70.8 | 68.8 | 63.9 | 66.3 | 53.1 | |
| Santé sous-optimale, pondérée (%) | 4.1 | 4.2 | 3.9 | 4.8 | 5.1 | |
Bibliographie
Bopp, M., Spoerri, A., Zwahlen, M., Gutzwiller, F., Paccaud, F., Braun-Fahrländer, C., Rougemont, A., & Egger, M., 2009. Cohort profile: the Swiss National Cohort—a longitudinal study of 6.8 million people. International Journal of Epidemiology, 38(2), pp.379-384.
Burton-Jeangros, C., Cullati, S., Manor, O., Courvoisier, D. S., Bouchardy, C., & Guessous, I., 2017. Cervical cancer screening in Switzerland: cross-sectional trends (1992–2012) in social inequalities. European Journal of Public Health, 27(1), 167-173.
Cox, B., Oyen, H.V., Cambois, E., Jagger, C., Roy, S.L., Robine, J.M., & Romieu, I., 2009. The reliability of the minimum European health module. International Journal of Public Health, 54(2), pp.55-60.
Crimmins, E.M., & Beltrán-Sánchez, H., 2011. Mortality and morbidity trends: is there compression of morbidity? The Journals of Gerontology: Series B, 66(1), pp.75-86.
Cullati, S., Bochatay, N., Rossier, C., Guessous, I., Burton-Jeangros, C., & Courvoisier, D.S., 2020. Does the single-item self-rated health measure the same thing across different wordings? Construct validity study. Quality of Life Research, 29(9), pp.2593-2604.
De Pietro, C., Camenzind, P., Sturny, I., Crivelli, L., Edwards-Garavoglia, S., Spranger, A., Wittenbecher, F., Quentin, W., & World Health Organization, 2015. Switzerland: Health system review.
DeSalvo, K.B., Fisher, W.P., Tran, K., Bloser, N., Merrill, W., & Peabody, J., 2006. Assessing measurement properties of two single-item general health measures. Quality of Life Research, 15(2), pp.191-201.
Dumont, S., Cullati, S., Manor, O., Courvoisier, D.S., Bouchardy, C., Merat, R., & Guessous, I., 2019. Skin cancer screening in Switzerland: Cross-sectional trends (1997–2012) in socioeconomic inequalities. Preventive Medicine, 129, p.105829.
Fries, J.F., 1980. Aging, natural death, and the compression of morbidity. The New England Journal of Medicine, 303(3), pp.130-5.
Gruenberg, E.M., 1977. The failures of success. The Milbank Memorial Fund Quarterly. Health and Society, pp.3-24.
Guessous, I., Cullati, S., Fedewa, S.A., Burton-Jeangros, C., Courvoisier, D.S., Manor, O., & Bouchardy, C., 2016. Prostate cancer screening in Switzerland: 20-year trends and socioeconomic disparities. Preventive Medicine, 82, pp.83-91.
Guessous, I., Gaspoz, J.M., Theler, J.M., & Wolff, H., 2012. High prevalence of forgoing healthcare for economic reasons in Switzerland: a population-based study in a region with universal health insurance coverage. Preventive Medicine, 55(5), pp.521-527.
Han, S.H., Kim, K., & Burr, J.A., 2021. Activity limitations and Depressive Symptoms among older Couples: the moderating role of spousal care. The Journals of Gerontology: Series B, 76(2), pp.360-369.
Klotz, J., 2010. Convergence or divergence of educational disparities in mortality and morbidity? The evolution of life expectancy and health expectancy by educational attainment in Austria in 1981-2006. Vienna Yearbook of Population Research, pp.139-174.
Lafortune, G., & Balestat, G., 2007. Trends in severe disability among elderly people: assessing the evidence in 12 OECD countries and the future implications.
Lee, J., Lau, S., Meijer, E., & Hu, P., 2020. Living longer, with or without disability? A global and longitudinal perspective. The Journals of Gerontology: Series A, 75(1), pp.162-167.
Link, B.G., & Phelan, J., 1995. Social conditions as fundamental causes of disease. Journal of Health and Social Behavior, pp.80-94.
Manton, K.G., 1982. Changing concepts of morbidity and mortality in the elderly population. The Milbank Memorial Fund Quarterly. Health and Society, pp.183-244.
OFS, 2017. Privations en matière de santé, selon différentes caractéristiques socio-démographiques In: Situation économique et sociale de la population: Neuchâtel.
OFS, 2018. Statut d’activité sur le marché du travail. Personnes actives occupées selon le sexe et la plus haute formation achevée, 1996-2016. Neuchâtel.
Remund, A., Cullati, S., Sieber, S., Burton-Jeangros, C., & Oris, M., 2019. Longer and healthier lives for all? Successes and failures of a universal consumer-driven healthcare system, Switzerland, 1990–2014. International Journal of Public Health, 64(8), pp.1173-1181.
Salomon, J.A., Wang, H., Freeman, M.K., Vos, T., Flaxman, A.D., Lopez, A.D., & Murray, C.J., 2012. Healthy life expectancy for 187 countries, 1990–2010: a systematic analysis for the Global Burden Disease Study 2010. Lancet, 380(9859), pp.2144-2162.
Spoerri, A., Zwahlen, M., Egger, M., Gutzwiller, F., Minder, C., & Bopp, M., 2006. Educational inequalities in life expectancy in German speaking part of Switzerland 1990-1997: Swiss National Cohort. Swiss Medical Weekly, 136(9-10), pp.145-148.
Sullivan, D.F., 1971. A single index of mortality and morbidity. HSMHA health reports, 86(4), p.347.
Volken, T., Wieber, F., Rüesch, P., Huber, M., & Crawford, R.J., 2017. Temporal change to self-rated health in the Swiss population from 1997 to 2012: the roles of age, gender, and education. Public Health, 150, pp.152-165.


